دردهای عصبی در شانه، بازو و انگشتان یکی از شایعترین علل مراجعه به پزشک در سنین مختلف هستند. این دردها برخلاف دردهای عضلانی، معمولاً منشأ مستقیم در بافت عضله ندارند؛ بلکه ناشی از تحریک، التهاب یا فشردگی یکی از اعصاب حرکتی یا حسیاند که از گردن تا انتهای انگشتان امتداد دارند. آسیب یا فشار بر این مسیر عصبی میتواند باعث بروز علائمی مانند درد سوزشی، تیرکشنده، بیحسی یا مورمورشدن شود که ممکن است از ناحیه گردن شروع و به سمت شانه یا انگشتان انتشار یابد.
علت بروز چنین دردهایی میتواند بسیار متنوع باشد؛ از مشکلات ساختاری در مهرههای گردن و دیسکهای بین مهرهای گرفته تا التهاب عصب در اثر فشار مداوم، حرکات تکراری، یا حتی بیماریهایی مانند دیابت و کمبود ویتامینهای گروه B. درک صحیح منشأ این دردها اهمیت زیادی دارد، چرا که درمان درد عصبی با درمان دردهای عضلانی یا مفصلی تفاوت اساسی دارد. شناخت دقیق مسیر عصبهای درگیر، علائم خاص هر یک و رفتارهایی که باعث تشدید یا تسکین درد میشوند، نخستین گام در مدیریت مؤثر این نوع درد است.
درد عصبی یا درد عضلانی؟
گاهی تشخیص اینکه درد دست یا شانه منشأ عصبی دارد یا عضلانی، ساده نیست. چون هر دو میتوانند با علائم نسبتاً مشابهی مثل درد تیرکشنده، محدودیت حرکت یا حساسیت در لمس همراه باشند. مثلاً درگیری عصب گردنی ممکن است خودش را با دردی نشان دهد که شبیه گرفتگی عضلهی بازو یا شانه است، و برعکس، اسپاسم یا التهاب عضلانی هم میتواند درد را به مسیر عصب انتشار دهد. به همین دلیل، بسیاری از بیماران در مراحل اولیه، درد عصبی دست را با درد عضلانی اشتباه میگیرند.
دردهای عضلانی معمولاً از انقباض بیش از حد، آسیب یا التهاب در بافتهای عضلانی ایجاد میشوند. این دردها اغلب «عمقی، سنگین و مبهم» هستند و در یک نقطه یا ناحیهی مشخص باقی میمانند. هنگام لمس یا فشار، عضله حساس میشود و حرکت، فعالیت زیاد یا قرارگرفتن طولانیمدت در یک وضعیت، شدت درد را بیشتر میکند. بیشتر بیماران میگویند با استراحت، ماساژ ملایم یا گرمای موضعی، دردشان کمتر میشود؛ یعنی نشانهی واضح یک منشأ عضلانی است.
اما درد عصبی ماهیتی کاملاً متفاوت دارد. این نوع درد زمانی بروز میکند که مسیرهای عصبی دچار التهاب، فشار یا آسیب شوند (مثل گیرافتادن عصب در گردن یا شانه). درد عصبی معمولاً بهصورت سوزش، تیرکشیدن، برقگرفتگی، مورمور یا بیحسی احساس میشود و ممکن است از ناحیهی گردن تا بازو یا از شانه تا انگشتان گسترش یابد. گاهی لمس سبک لباس یا تغییر دما هم میتواند درد را تحریک کند. نکتهی مهم این است که درد عصبی همیشه دقیقاً در محل آسیب احساس نمیشود، بلکه ممکن است در مسیر عصب پخش شود مثلاً آسیب در گردن ولی احساس درد در انگشتان.
اگر درد شما با حرکت، کشش یا فشار مستقیم روی عضله تشدید میشود، احتمالاً عضلانی است. اما اگر دردتان بهصورت ناگهانی تیر میکشد، با بیحسی یا ضعف همراه است یا در طول مسیر دست و شانه پخش میشود، احتمال منشأ عصبی بالاتر است.
درد شما بیشتر کدام حالت است؟
| از گردن شروع میشود و تا بازو یا انگشتان تیر میکشد. |
| در خود شانه حس سوزش یا بیحسی دارم. |
| دستم به خصوص قسمت مچ درد میکند و انگشتها حس گزگز و بی حسی دارند |
| احساس درد دوطرفه یا سوزش تدریجی در دستها. |
درد عصبی ناشی از گردن (رادیکولوپاتی گردنی)
درد عصبی گردن یکی از شایعترین علل تیرکشیدن یا بیحسی در شانه، بازو و انگشتان است. در این حالت، یکی از اعصاب گردنی که از بین مهرههای گردن خارج میشوند تحتفشار یا التهاب قرار میگیرد. این اعصاب وظیفهی انتقال پیامهای حسی و حرکتی به بازو و دست را دارند؛ بنابراین، وقتی در ناحیهی گردن فشرده شوند، درد در مسیر همان عصب پخش میشود؛ حالتی که به آن رادیکولوپاتی گردنی گفته میشود.
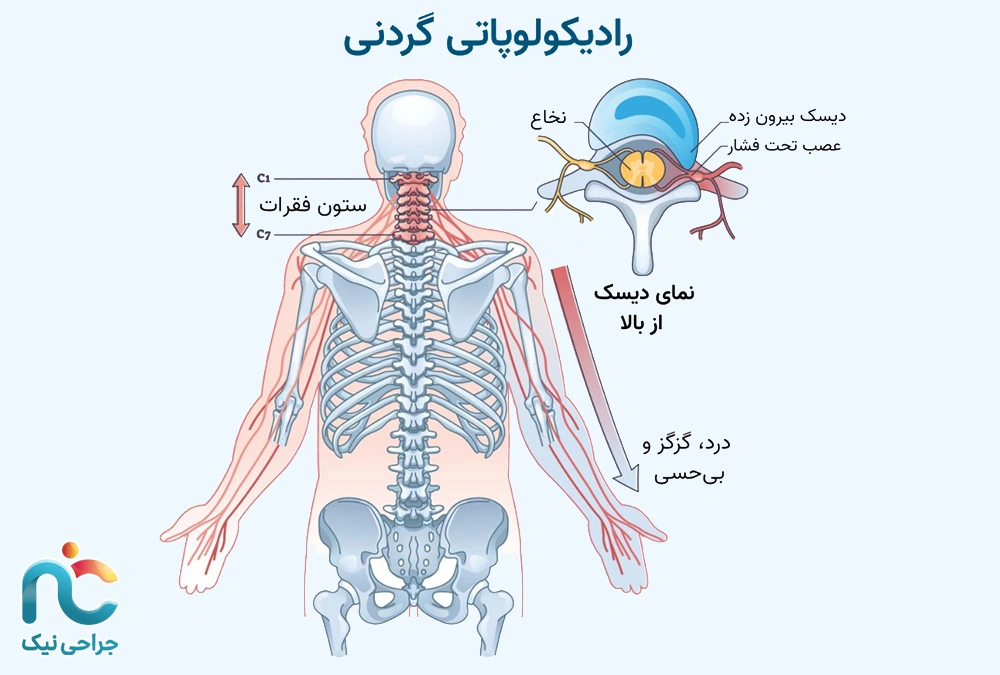
درد معمولاً از ناحیهی گردن یا کتف شروع میشود و به سمت بازو، ساعد یا حتی انگشتان ادامه پیدا میکند. بیشتر بیماران این درد را به شکل تیرکشیدن، سوزش، مورمور یا احساس برق در دست توصیف میکنند. در برخی موارد ممکن است گردن درد زیادی نداشته باشد، اما بیحسی یا ضعف در دست وجود داشته باشد. علائم معمولاً با حرکات خاص گردن تشدید میشوند. برای مثال، پایین آوردن چانه یا چرخاندن گردن به یک سمت، فشار بیشتری بر عصب وارد میکند. برعکس، بالاگرفتن بازو گاهی موقتاً درد را کاهش میدهد، چون مسیر عصب آزادتر میشود حالتی که به آن «نشانهی ابوداکشن» میگویند و در معاینه پزشک بسیار کمککننده است (منبع).
کنترل درد عصبی گردن در مراحل اولیه، چند اقدام ساده اما هدفمند میتواند مؤثر باشد و از پیشرفت علائم جلوگیری کند:
- اصلاح وضعیت بدن: مهمترین نکته، صاف نگهداشتن گردن در امتداد ستون فقرات است. هنگام نشستن پشت میز یا کار با موبایل، سر نباید به جلو خم شود. بهتر است مانیتور روبهروی چشم و شانهها در وضعیت باز و رها باشند.
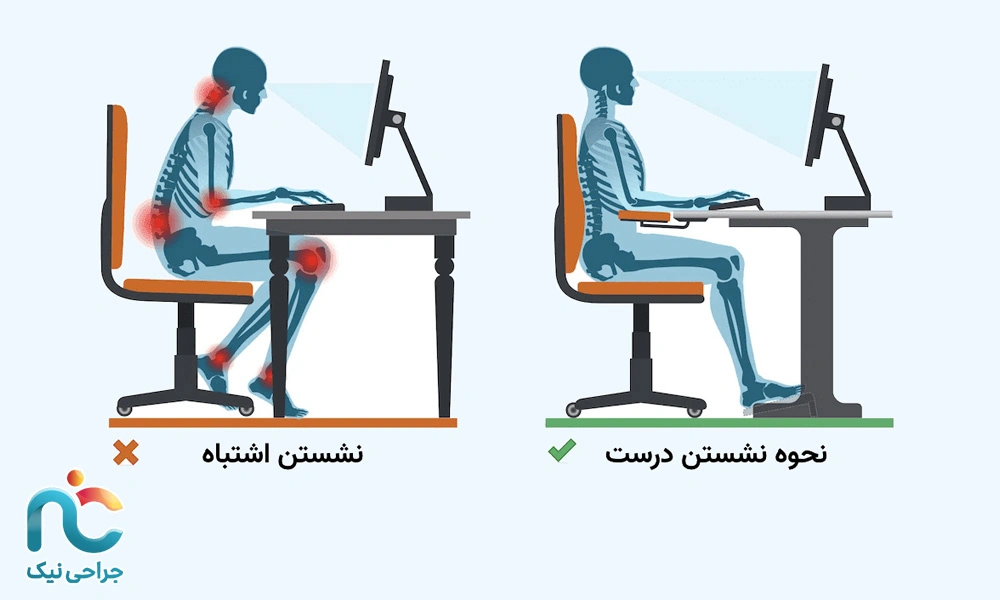
- استفاده از کمپرس گرم یا سرد: در دردهای ناگهانی یا التهابی، کمپرس سرد (۱۰ تا ۱۵ دقیقه روی گردن یا پشت شانه) مفید است. در دردهای مزمنتر، گرمای ملایم به شلشدن عضلات اطراف گردن و کاهش فشار بر عصب کمک میکند.
- تمرینهای کششی سبک: حرکات ملایم گردن به طرفین، بالا و پایین، بدون چرخش ناگهانی، به بهبود جریان خون و کاهش گرفتگی عضلات کمک میکند. این تمرینها باید روزانه و در محیط آرام انجام شوند.
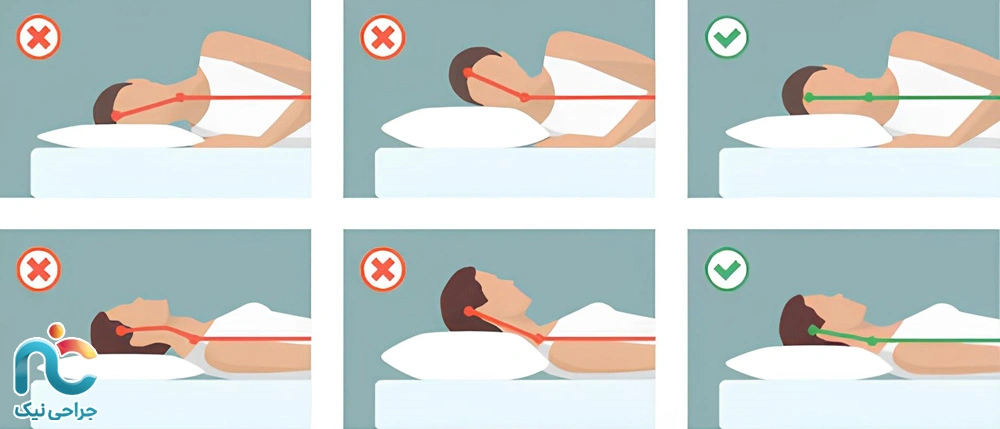
- خوابیدن با بالش مناسب: بالش نباید خیلی بلند یا خیلی سفت باشد. ارتفاع استاندارد بالش باید طوری باشد که سر و ستون فقرات در یک راستا قرار بگیرند و گردن خم نشود.
- اجتناب از حرکات سنگین یا ماساژ شدید: در صورتی که منشاء درد عصبی باشد، فشار زیاد یا ماساژ عمیق میتواند التهاب را تشدید کند. بهجای آن، بهتر است با فیزیوتراپی یا تمرینهای کنترلشدهی تجویزی، عضلات اطراف گردن تقویت شوند.
اگر با رعایت این نکات، درد طی یک تا دو هفته بهبود نیابد یا علائمی مانند ضعف در بازو، بیحسی در انگشتان یا تیرکشیدن شدید تا کف دست ادامه پیدا کند، مراجعه به پزشک متخصص ضروری است.
در مواردی که فشار روی عصب ناشی از بیرونزدگی یا فتق دیسک گردن شدید باشد و درمانهای غیرجراحی مثل دارو، فیزیوتراپی یا تزریق مؤثر نباشد، پزشک ممکن است جراحی دیسک گردن را برای آزادسازی عصب و کاهش درد توصیه کند.
گیر افتادگی یا التهاب اعصاب شانه
درد یا بیحسی در ناحیه شانه همیشه به معنای مشکل در مفصل یا عضلات شانه نیست. گاهی منشأ این درد، درگیری یا گیرافتادگی یکی از اعصاب ناحیه شانه است. این اعصاب مسئول حرکت و حس شانه و بازو هستند و اگر در مسیرشان دچار فشار، التهاب یا آسیب شوند، درد بهصورت سوزش، تیرکشیدن یا مورمور در عمق شانه و گاهی در قسمت بالایی بازو احساس میشود.
برخلاف دردهای عضلانی که معمولاً با حرکت و فعالیت بیشتر میشوند، درد عصبی شانه اغلب بدون دلیل واضح ظاهر میشود و با بیحسی یا ضعف در حرکات بازو همراه است. ممکن است فرد نتواند بهراحتی دست خود را بالا ببرد یا احساس کند شانهاش قدرت قبل را ندارد. در برخی موارد نیز شبها هنگام خواب، درد تشدید میشود یا به پشت کتف و بازو تیر میکشد.
عوامل مختلفی میتوانند زمینهساز این نوع درد باشند، از جمله:
- وضعیت بد بدن و انقباض طولانیمدت عضلات گردن و شانه
- ضربه یا فشار مستقیم به شانه (مثلاً افتادن یا بلندکردن جسم سنگین)
- التهاب یا تورم بافتهای اطراف عصب
- و در برخی موارد، گیرافتادن عصب در مسیر عبورش میان عضلات یا استخوانها
در چنین شرایطی، تشخیص اینکه کدام عصب درگیر است اهمیت زیادی دارد؛ چون هرکدام از اعصاب شانه بخش خاصی از حرکت و حس را کنترل میکند و درگیرشدن آنها علائم متفاوتی ایجاد میکند. در میان اعصاب ناحیه شانه، دو عصب آکسیلاری (Axillary nerve) و سوپرااسکاپولار (Suprascapular nerve) بیش از سایرین در معرض آسیب و گیرافتادگی قرار دارند (منبع).
گیر افتادگی عصب سوپرااسکاپولار
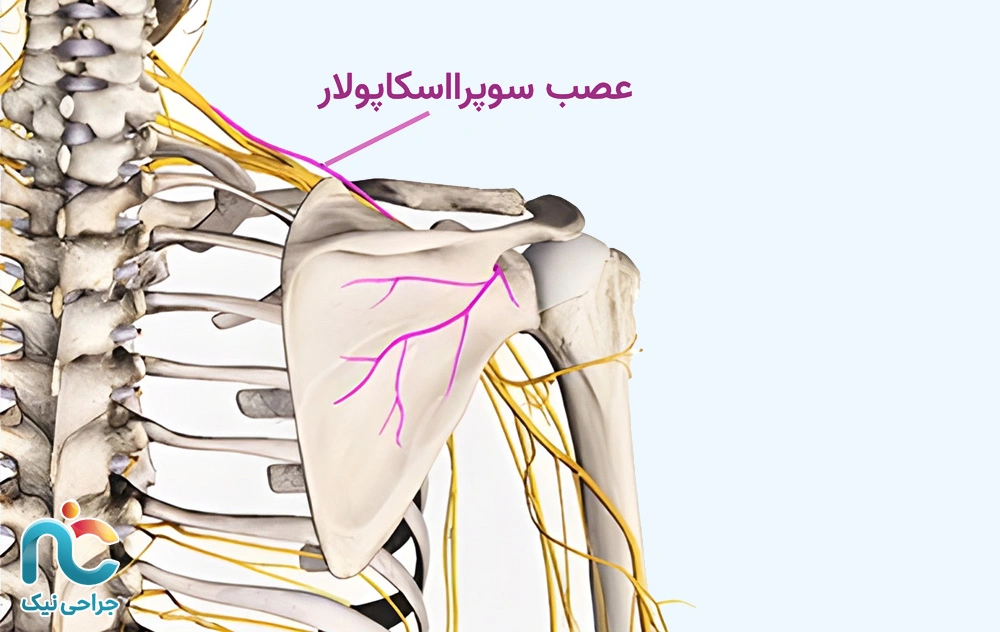
عصب سوپرااسکاپولار از گردن منشأ میگیرد و از میان استخوان کتف عبور میکند تا به عضلات بالابرنده و چرخانندهی شانه برسد. این عصب نقش مهمی در حرکات ظریف و پایدار شانه دارد، اما مسیر عبورش بسیار باریک است؛ به همین دلیل، هرگونه التهاب، فشار یا تغییر در ساختمان استخوانی میتواند باعث گیرافتادن آن شود.
درد ناشی از این عصب معمولاً در قسمت پشتی و فوقانی شانه حس میشود و اغلب بیماران آن را بهصورت درد عمقی و مبهم توصیف میکنند که با فعالیتهای مکرر شانه، بهویژه حرکات بالای سر مثل شانهزدن مو، انداختن کیف روی دوش یا کار با دست بلند، شدت میگیرد. در موارد پیشرفتهتر، ممکن است عضلهی پشت شانه تحلیل برود و فرد در بالابردن یا چرخاندن بازو احساس ضعف کند.
منشأ این فشار میتواند متفاوت باشد؛ گاهی در اثر حرکات تکراری و استفادهی بیش از حد از شانه در ورزشهایی مانند شنا، تنیس یا والیبال ایجاد میشود، گاهی به دنبال آسیبهای قبلی شانه یا پارگی تاندونهای روتاتور کاف، و در برخی موارد نیز به دلیل ساختار استخوانی خاص یا تنگی فضای عبور عصب در کتف. در همهی این حالتها، درد معمولاً به ماساژ یا درمانهای ساده عضلانی پاسخ نمیدهد، چون منشأ واقعی آن در خود عصب است نه در عضله.
در بیشتر موارد، درمان این مشکل غیرجراحی و با اصلاح سبک حرکت شانه قابل کنترل است:
- استراحت نسبی: پرهیز از حرکات بالای سر یا بلندکردن اجسام سنگین تا زمان کاهش التهاب.
- فیزیوتراپی تخصصی : تمرینهای تقویتی و کششی برای عضلات شانه و پایداری کتف، بهویژه تمرینات کنترل حرکتی تیغه کتف.
- داروهای ضدالتهاب و تزریق موضعی: برای کاهش التهاب اطراف عصب در مراحل اولیه مانند ایبوپروفن و ناپروکسن.
- اصلاح وضعیت بدن: حفظ راستای مناسب گردن و شانه هنگام کار و نشستن، تا فشار اضافی روی مسیر عصب کاهش یابد.
- استفاده از کمپرس گرم: گرمای ملایم به تسکین درد و بهبود جریان خون در عضلات اطراف کمک میکند.
در موارد مقاوم به درمان، پزشک ممکن است تزریق دقیق استروئید در محل عبور عصب یا در موارد نادر، جراحی آزادسازی عصب را پیشنهاد کند.
گیر افتادگی عصب آکسيلاری
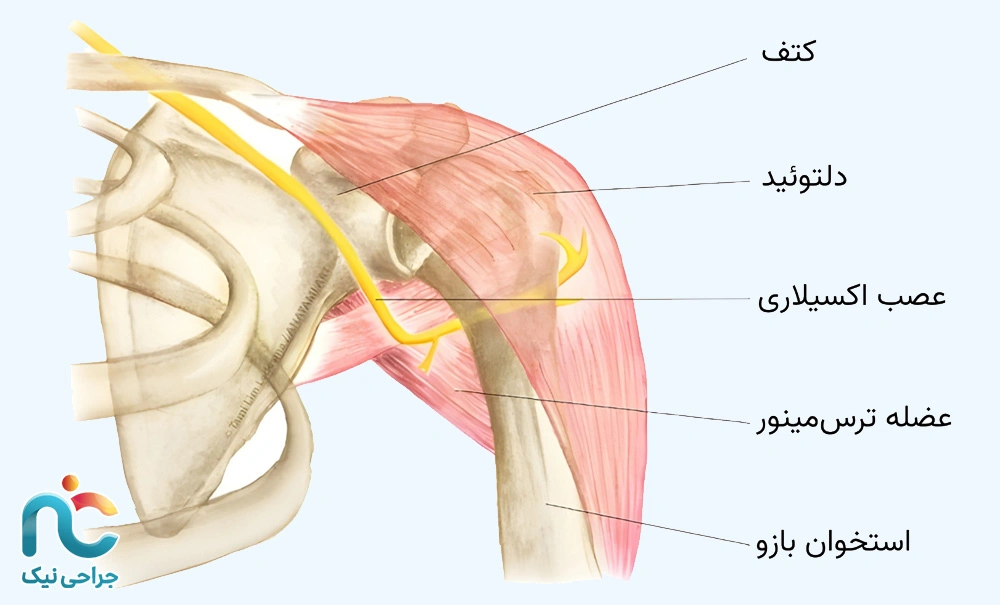
عصب آکسیلاری یکی از شاخههای اصلی شبکه عصبی بازویی است که از مهرههای گردنی C5 و C6 منشأ میگیرد و از زیر مفصل شانه عبور میکند. این عصب مسئول حرکت عضلهی دلتوئید (Deltoid) و بخشی از ترس ماژور (Teres Minor) است و حس ناحیهی بیرونی بازو را نیز تأمین میکند.وقتی این عصب در مسیر عبورش، بهویژه در ناحیهی پشت مفصل شانه یا زیر استخوان بازو، تحت فشار یا کشیدگی قرار بگیرد، وضعیتی به نام گیرافتادگی یا آسیب عصب آکسیلاری رخ میدهد.
این نوع آسیب معمولاً پس از دررفتگی شانه، سقوط روی بازوی کشیده، ضربه مستقیم یا حرکات تکراری ورزشی دیده میشود. گاهی نیز در اثر التهاب یا تورم پس از جراحی شانه، عصب دچار فشار موقتی میشود.
درد ناشی از درگیری عصب آکسیلاری معمولاً در قسمت خلفی و جانبی شانه احساس میشود و بیماران آن را بهصورت سوزش، تیرکشیدن یا بیحسی سطحی در قسمت بیرونی بازو توصیف میکنند.در بسیاری از موارد، فرد متوجه میشود که قدرت بالا بردن بازو کاهشیافته یا بازوی آسیبدیده نسبت به سمت سالم، عضلهی دلتوئید کوچکتر یا ضعیفتر شده است. در مراحل خفیف، درد ممکن است با استراحت و اصلاح حرکات برطرف شود، اما در موارد شدیدتر، ضعف حرکتی و بیحسی میتواند برای مدت طولانی باقی بماند.
درمان این مشکل در بیشتر موارد غیرجراحی است و هدف آن کاهش التهاب، بهبود عملکرد عضله و جلوگیری از فشار مکرر بر عصب است. روشهای مؤثر برای کنترل درد و بازگشت عملکرد شامل:
- فیزیوتراپی هدفمند: تمرینهای کنترلشده برای تقویت عضله دلتوئید و بازگرداندن دامنهی حرکتی شانه.
- داروهای ضدالتهاب: مانند ایبوپروفن، ناپروکسن یا سلکوکسیب برای کاهش التهاب و درد اطراف مفصل.
- گرما و ماساژ ملایم: گرمای موضعی باعث افزایش خونرسانی و کاهش اسپاسم عضلات اطراف میشود.
- اصلاح فعالیتها: اجتناب از حرکات بالای سر یا فشار مستقیم روی شانه تا زمان بهبود کامل.
اگر با وجود درمانهای محافظهکارانه، درد یا ضعف حرکتی بیش از چند هفته ادامه پیدا کند، پزشک ممکن است برای بررسی دقیق محل آسیب از نوار عصب و عضله (EMG) یا MRI شانه استفاده کند. در مواردی که عصب دچار پارگی یا فشردگی شدید شده باشد، جراحی ترمیم یا آزادسازی عصب میتواند عملکرد طبیعی شانه را بازگرداند.
درد عصبی مچ و انگشتان
احساس سوزش، بیحسی یا تیرکشیدن در انگشتان دست یکی از شایعترین نشانههای درگیری اعصاب محیطی در اندام فوقانی است. بسیاری از بیماران در ابتدا تصور میکنند مشکل از عضلات یا مفصل مچ است، اما در واقع، اغلب این دردها به دلیل فشار بر مسیر عبور اعصاب در مچ یا آرنج ایجاد میشوند. این اعصاب مانند کابلهای ظریف از ساعد عبور کرده و پیامهای حسی و حرکتی را به انگشتان میرسانند؛ بنابراین، هرگونه فشار یا التهاب در مسیرشان میتواند باعث بروز علائم عصبی در کف دست یا انگشتان شود.
درد عصبی در این نواحی معمولاً بهصورت سوزش، مورمور، خوابرفتگی یا احساس برقگرفتگی در انگشتان بروز میکند. بسیاری از بیماران متوجه میشوند که علائمشان شبها یا هنگام بیدارشدن از خواب شدیدتر است، یا زمانی که مدت طولانی با دست تایپ کردهاند، گوشی گرفتهاند، یا پشت فرمان ماندهاند. در مراحل اولیه، این علائم ممکن است موقتی باشند، اما در صورت ادامهی فشار بر عصب، به تدریج به ضعف در حرکات ظریف انگشتان و افتادن اجسام از دست منجر میشود.
منشأ این دردها معمولاً در دو ناحیهی کلیدی است که محل عبور اعصاب اصلی دست به شمار میروند:
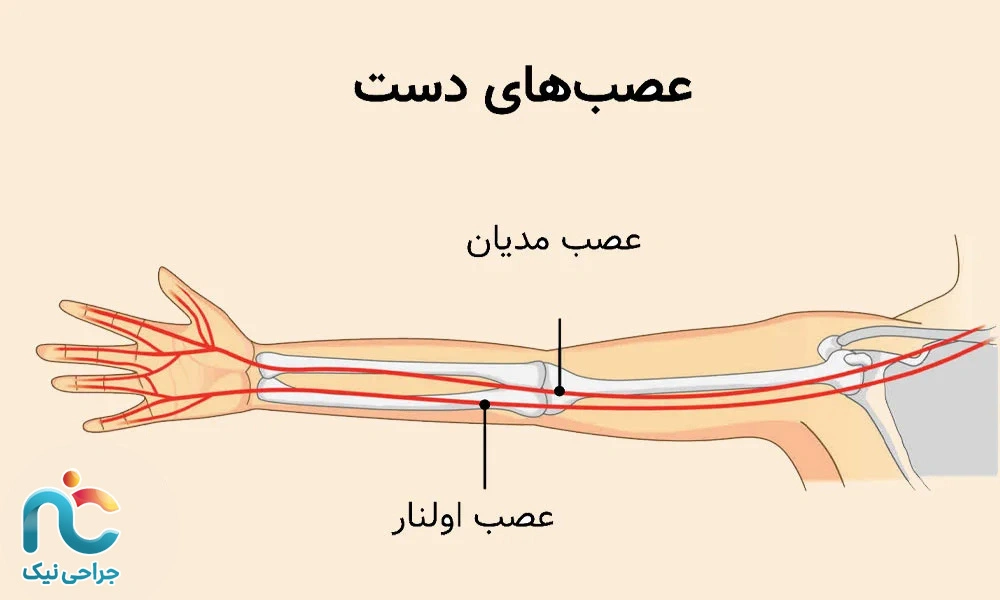
تونل کارپال (Carpal Tunnel) در ناحیهی مچ دست، که عصب مدیان از آن عبور میکند.
تونل کوبیتال (Cubital Tunnel) در سمت داخلی آرنج، که عصب اولنار (Ulnar nerve) از آن میگذرد.
در هر دو حالت، فشار مداوم یا التهاب در این مسیرها باعث اختلال در انتقال پیامهای عصبی میشود و بسته به محل درگیری، الگوی متفاوتی از درد و بیحسی در انگشتان دیده میشود. در بخشهای بعد، بهصورت جداگانه بررسی میکنیم که هرکدام از این سندرومها چه نشانههایی دارند، چگونه تشخیص داده میشوند، و چه اقداماتی برای کنترل یا درمان آنها مؤثر است.
سندورم تونل کارپال
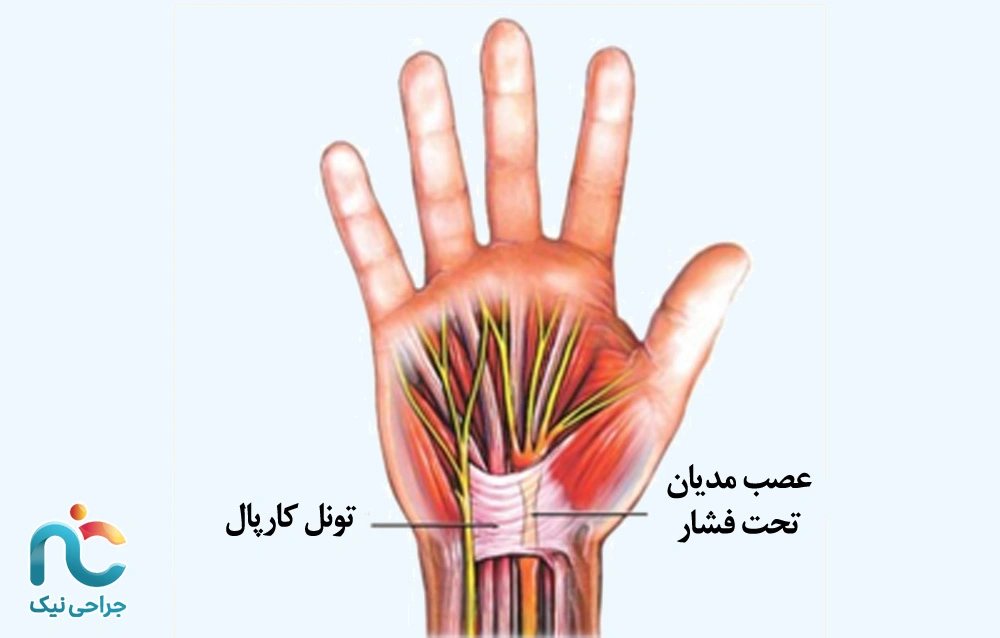
سندروم تونل کارپال یکی از شایعترین علل درد و بیحسی در انگشتان دست است. در این حالت، عصب مدیان (Median Nerve) که از ساعد وارد کف دست میشود، در مسیر عبورش از میان تونلی باریک در ناحیهی مچ به نام «تونل کارپال» تحت فشار قرار میگیرد. این تونل توسط استخوانهای مچ در پایین و رباطی سفت در بالا احاطه شده است؛ بنابراین هرگونه التهاب، تورم تاندونها یا ضخیمشدن رباط میتواند فضای داخل تونل را تنگ کرده و باعث فشردهشدن عصب شود.
اولین نشانههای این درگیری معمولاً سوزش، مورمور یا بیحسی در انگشتان شست، اشاره، میانی و نیمی از انگشت حلقه است. بیماران اغلب میگویند انگشتانشان «خواب میرود» یا حس لمس اجسام کاهشیافته است. درد ممکن است شبها شدت بگیرد و بیمار را از خواب بیدار کند، یا هنگام کارهایی مثل تایپ، رانندگی یا گرفتن موبایل بدتر شود. در مراحل پیشرفتهتر، ممکن است ضعف در حرکات ظریف انگشتان یا افتادن اشیا از دست بروز کند؛ بهویژه در کارهایی که نیاز به قدرت گرفتن یا ظرافت حرکتی دارند، مثل بستن دکمه یا نوشتن.
در بیشتر موارد، این سندروم بهصورت تدریجی پیشرفت میکند و در مشاغلی که با حرکات تکراری مچ سروکار دارند (مثل تایپیستها، کارگران خط تولید، یا کاربران موبایل و کامپیوتر)، شایعتر است. بیماریهایی مانند دیابت، کمکاری تیروئید، چاقی، بارداری و آرتریت روماتوئید نیز احتمال بروز آن را افزایش میدهند.
در مراحل اولیه، اغلب بیماران با درمانهای غیرجراحی بهبود مییابند. روشهای مؤثر برای کنترل درد و جلوگیری از پیشرفت علائم شامل:
- استفاده از مچبند طبی مخصوص خواب (Wrist Splint): ثابت نگهداشتن مچ در حالت طبیعی، مخصوصاً هنگام خواب، فشار روی عصب را کاهش میدهد.
- داروهای ضدالتهاب: مانند ایبوپروفن یا سلکوکسیب برای کاهش تورم و درد اطراف عصب.
- کمپرس سرد یا گرم: سرما برای کاهش التهاب در مراحل حاد، گرما برای بهبود جریان خون در مراحل مزمن.
- اصلاح نحوهی استفاده از دست: پرهیز از حرکات تکراری و فشاری، تغییر وضعیت دست هنگام تایپ یا کار با موس.
- تمرینات کششی ملایم مچ و انگشتان: برای حفظ انعطاف و جلوگیری از سفتی مفصل.
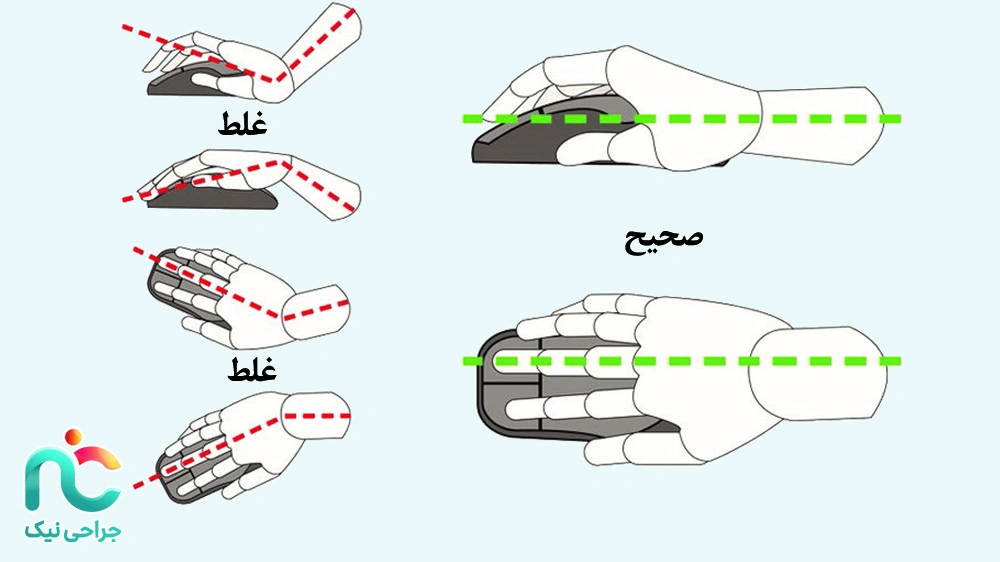
اگر علائم بیش از چند هفته ادامه داشته باشد یا بیحسی و ضعف حرکتی پیشرفت کند، پزشک ممکن است تست نوار عصب و عضله (EMG/NCS) را برای ارزیابی میزان فشار روی عصب انجام دهد. در موارد مقاوم به درمان، تزریق استروئید موضعی یا جراحی آزادسازی تونل کارپال میتواند فشار را از روی عصب بردارد و علائم را به طور قابلتوجهی کاهش دهد.
سندروم تونل کوبیتال
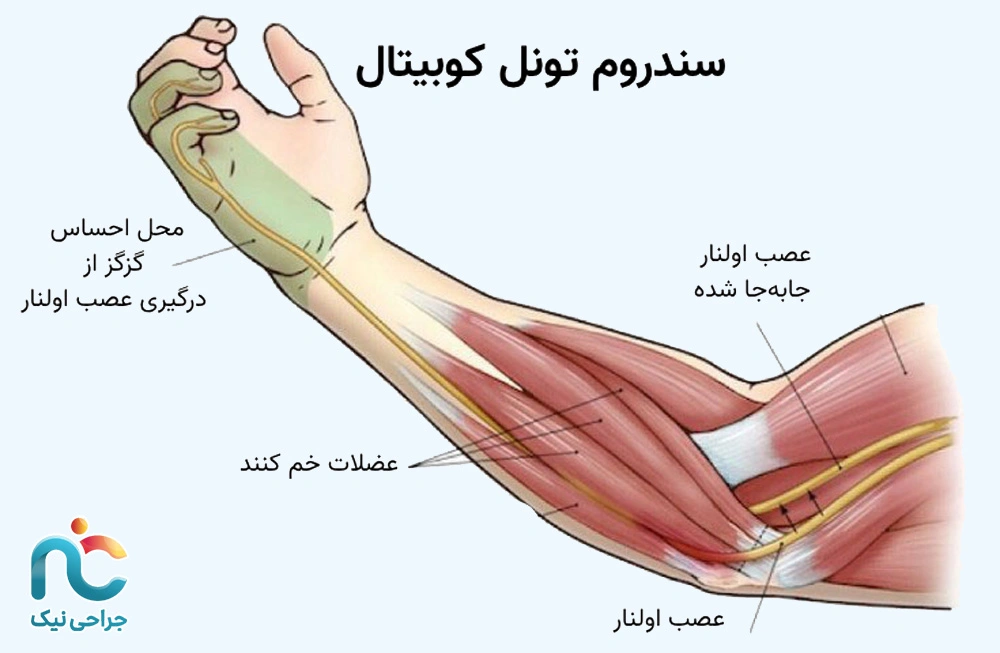
سندروم تونل کوبیتال یکی از علل شایع بیحسی و درد در ناحیهی آرنج، ساعد و انگشتان کوچک دست است. در این بیماری، عصب اولنار (Ulnar Nerve) که از قسمت داخلی بازو به پایین دست میرسد در مسیر عبورش از داخل کانال باریکی در پشت آرنج، به نام تونل کوبیتال، تحت فشار قرار میگیرد. این همان عصبی است که هنگام ضربه به آرنج (وقتی “حس برقگرفتگی” تا انگشت کوچک میرود) احساس میشود.
فشار روی این عصب معمولاً در اثر خمبودن طولانی آرنج (مثلاً هنگام صحبت طولانی با تلفن، کار با کامپیوتر یا رانندگی)، یا تکیهدادن مکرر آرنج روی سطح سخت ایجاد میشود. گاهی نیز آسیبهای قدیمی، شکستگی یا التهاب بافتهای اطراف میتواند بهتدریج مسیر عبور عصب را تنگ کند.
علائم معمولاً بهصورت بیحسی، مورمور و احساس گزگز در انگشت کوچک و نیمهی داخلی انگشت حلقه ظاهر میشود. بعضی از بیماران از ضعف در گرفتن اجسام یا رهاشدن ناگهانی اشیا از دست شکایت دارند. در موارد پیشرفته، ممکن است عضلات کف دست (بهویژه بین انگشت کوچک و انگشت حلقه) تحلیل بروند و شکل طبیعی دست کمی تغییر کند. درد معمولاً در قسمت داخلی آرنج یا پشت ساعد احساس میشود و در شب یا هنگام خم کردن آرنج برای مدت طولانی شدت میگیرد.
در مراحل اولیه، بیشتر بیماران با درمانهای ساده و اصلاح رفتار حرکتی بهبود مییابند. روشهای مؤثر برای کنترل درد و پیشگیری از پیشرفت علائم شامل:
- استفاده از آتل یا پد نرم در اطراف آرنج هنگام خواب یا کار برای جلوگیری از خمشدن بیش از حد.
- پرهیز از تکیه دادن مستقیم آرنج روی میز یا دسته صندلی.
- انجام تمرینات کششی ملایم ساعد و بازو برای حفظ انعطاف مسیر عصب.
- داروهای ضدالتهاب غیراستروئیدی برای کاهش التهاب و تورم اطراف عصب.
- اصلاح فعالیتهای روزمره و تنظیم ارتفاع میز یا محل قرارگیری بازو هنگام کار با کامپیوتر.
اگر علائم بیش از چند هفته ادامه یابد یا ضعف عضلانی پیشرفت کند، پزشک ممکن است برای بررسی شدت فشار از نوار عصب و عضله (EMG/NCS) استفاده کند. در موارد شدید، که عصب به طور مزمن تحت فشار است، جراحی آزادسازی تونل کوبیتال یا جابهجایی مسیر عصب میتواند عملکرد طبیعی را بازگرداند و از آسیب دائمی جلوگیری کند.
درد عصبی ناشی از نوروپاتی محیطی (دیابت یا کمبود ویتامین)

نوروپاتی محیطی به آسیب یا اختلال در عملکرد اعصاب محیطی گفته میشود اعصابی که از مغز و نخاع خارج میشوند و حس و حرکت اندامها را کنترل میکنند. این نوع درگیری برخلاف گیر افتادگیهای موضعی (مثل در شانه یا مچ)، معمولاً بهصورت پراکنده و دوطرفه بروز میکند؛ یعنی هر دو دست یا هر دو پا ممکن است بهتدریج دچار سوزش، بیحسی، مورمور یا احساس برقگرفتگی شوند. در برخی بیماران، این درگیری میتواند نواحی دیگری مانند صورت را نیز تحت تأثیر قرار دهد و بهصورت بیحسی یا مورمور شدن در لبها یا گونهها تظاهر کند.
در نوروپاتی، مشکل اصلی در خود سلول عصبی یا در غلاف محافظ آن (میلین) است. آسیب به این ساختار باعث میشود انتقال پیامهای عصبی مختل شود و مغز سیگنالهای غیرواقعی از درد یا سوزش دریافت کند. احساسات غیرعادی، بهویژه در نوک انگشتان، کف دست و پا، از نشانههای اولیهی این اختلال است.
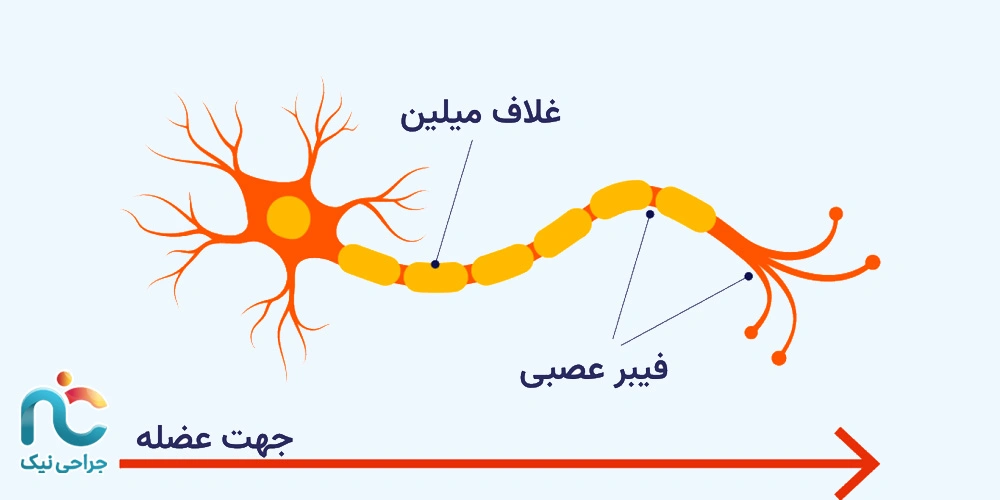
دیابت شایعترین علت نوروپاتی محیطی است. قند خون بالا در طول زمان باعث آسیب به رگهای تغذیهکنندهی اعصاب میشود. در نتیجه، جریان خون به بافت عصبی کاهش مییابد و اعصاب بهتدریج تحلیل میروند. بیماران دیابتی معمولاً ابتدا احساس سوزش و بیحسی در انگشتان پا یا دست دارند که ممکن است به مرور به کل اندام گسترش پیدا کند. کنترل دقیق قند خون مهمترین عامل در جلوگیری از پیشرفت این نوع درد عصبی است.
علت شایع دیگر کمبود ویتامین است. بدن برای حفظ سلامت اعصاب و بازسازی آسیبهای عصبی به ویتامینها و مواد مغذی خاصی نیاز دارد. ویتامینهای گروه B، بهویژه B1، B6 و B12، ستون اصلی تغذیهی عصبی محسوب میشوند و نقش حیاتی در انتقال پیامهای عصبی، تولید انرژی سلولی و ترمیم غلاف محافظ اعصاب دارند. کمبود هرکدام از آنها، در طول زمان، باعث کاهش سرعت انتقال پیامهای عصبی، ضعف عضلانی (دست یا پا)، بیحسی و در نهایت دردهای مزمن نوروپاتیک میشود.
- ویتامین B1 (تیامین): به اعصاب کمک میکند انرژی لازم را برای عملکرد طبیعی خود تولید کنند و از تخریب تدریجی رشتههای عصبی، بهویژه در بیماران دیابتی، جلوگیری میکند.
- ویتامین B6 (پیریدوکسین): در تنظیم پیامهای عصبی و ساخت انتقالدهندههای شیمیایی نقش دارد؛ کمبود آن باعث بیحسی و گزگز، و مصرف بیش از حدش میتواند به آسیب عصبی منجر شود.
- ویتامین B12 (کوبالامین): برای بازسازی غلاف میلین (محافظ اطراف عصب) ضروری است و کمبود آن یکی از شایعترین دلایل مورمور و بیحسی انگشتان در سالمندان و گیاهخواران است.
- ویتامینE : یک آنتیاکسیدان قوی است که از سلولهای عصبی در برابر رادیکالهای آزاد محافظت میکند و به حفظ سرعت انتقال پیامهای عصبی کمک مینماید.
- ویتامینD : در تنظیم التهاب و حمایت از عملکرد سیستم عصبی نقش دارد و کمبود آن میتواند شدت دردهای نوروپاتیک را افزایش دهد.
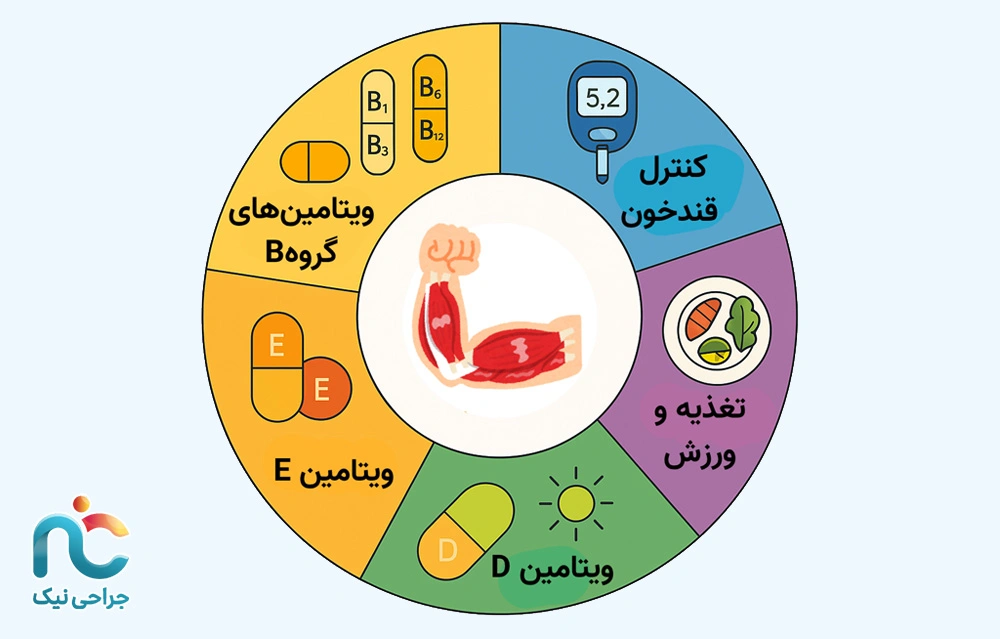
به طور کلی، ترکیب ویتامینهای گروه B با ویتامین E و D در قالب مکملهای ترکیبی مثل Milgamma یا Neurobion میتواند به بهبود عملکرد اعصاب کمک کند، بهویژه زمانی که همزمان با کنترل قند خون، رژیم غذایی سالم و فعالیت بدنی منظم همراه باشد.در نهایت باید تأکید کرد که ویتامینها درمان فوری درد عصبی نیستند، بلکه بستر لازم برای بازسازی تدریجی اعصاب آسیبدیده را فراهم میکنند. تداوم مصرف تحتنظر پزشک، بهویژه در بیماران دیابتی یا افراد مبتلا به کمبود ویتامین B12، میتواند از پیشرفت نوروپاتی جلوگیری کرده و علائم درد، سوزش و بیحسی را بهطور قابلتوجهی کاهش دهد.
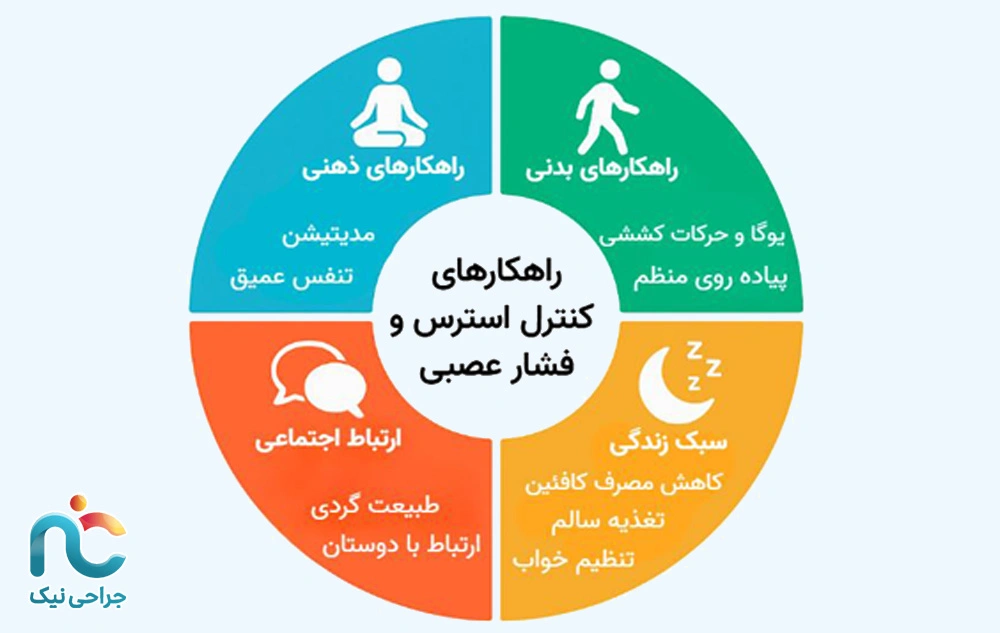
تاثیر استرس و اضطراب بر دردهای عصبی

وقتی انسان دچار استرس مزمن یا اضطراب طولانیمدت میشود، بدن وارد وضعیتی میگردد که از دید زیستی، به آن پاسخ جنگ یا گریزمیگویند. در این وضعیت، مغز تصور میکند خطری در کمین است و برای مقابله با آن، سیستم عصبی سمپاتیک را فعال میکند. در نتیجه، سطح هورمونهایی مانند کورتیزول، آدرنالین و نورآدرنالین در خون افزایش مییابد. این هورمونها در کوتاهمدت مفیدند؛ چون باعث افزایش تمرکز، تسریع ضربان قلب و آمادهسازی بدن برای واکنش سریع میشوند. اما اگر این وضعیت بهطور مداوم ادامه پیدا کند — مثلاً در اثر نگرانیهای شغلی، مشکلات مالی یا استرسهای مزمن عاطفی — بدن هیچوقت از حالت «آمادهباش» خارج نمیشود.
در این شرایط، سیستم عصبی مرکزی دچار تحریک بیشازحد میشود. مغز در حالت استرس مزمن، سیگنالهای درد را قویتر و مکررتر دریافت میکند و بهتدریج مسیرهای عصبی مرتبط با درد در مغز و نخاع حساستر میشوند. این فرآیند را در علم عصبشناسی Sensitization یا «حساسشدن سیستم عصبی» مینامند. یعنی حتی در نبودِ آسیب واقعی، مغز همچنان پیام درد را دریافت میکند، چون مسیرهای عصبی به نوعی «برنامهریزی مجدد» شدهاند تا بیش از حد واکنش نشان دهند.
همزمان، استرس مزمن باعث افزایش التهاب در سطح سلولهای عصبی و بافتهای اطراف آن میشود. کورتیزول بالا در طولانیمدت توانایی سیستم ایمنی برای ترمیم بافت عصبی را کاهش میدهد و جریان خون مویرگی در اعصاب محیطی را کم میکند.
نتیجه این چرخه، چیزی است که بسیاری از بیماران آن را بهصورت درد سوزشی، مورمور یا بیحسی بدون علت واضح تجربه میکنند یعنی همان درد عصبی ناشی از استرس.
روشهای کنترل استرس نهتنها از نظر روانی مفیدند، بلکه مستقیماً باعث تغییرات فیزیولوژیک در مغز و اعصاب میشوند. بهطور خاص، آنها باعث کاهش ترشح کورتیزول، افزایش هورمونهای آرامبخش (مثل سروتونین و اندورفین)، و در نتیجه کاهش تحریکپذیری عصبهای درد میشوند.
سوالات متداول
آیا سوزش یا مورمور شدن انگشتان حتماً نشانه آسیب عصبه؟
خیر، سوزش یا مورمور شدن انگشتان همیشه نشانه آسیب عصبی نیست. این علائم میتونن به دلایلی مثل فشار موقت روی عصب (مثلاً هنگام خوابیدن روی دست)، کاهش جریان خون، کمبود ویتامین B12 یا حتی اضطراب هم ایجاد بشن. با این حال، اگر این حالت مکرر، پیوسته یا همراه با بیحسی و ضعف حرکتی باشه، احتمال درگیری عصب زیاد بوده و باید توسط پزشک بررسی بشه.
تفاوت درد ناشی از دیسک گردن شدید با درد ناشی از گیر افتادگی عصب چیه؟
درد ناشی از دیسک گردن شدید معمولاً از ناحیه گردن شروع میشود و بهصورت درد تیرکشنده تا شانه، بازو و انگشتان گسترش مییابد؛ این نوع درد با حرکات گردن (مثل خم یا چرخاندن سر) تشدید میشود. در مقابل، در گیر افتادگی عصب محیطی (مثل سوپرااسکاپولار یا اولنار)، درد محدودتر و موضعیتر است و معمولاً به حرکات خاص دست یا فشار روی مسیر عصب مرتبط است. بهعبارت دیگر، در دیسک گردن منشأ فشردگی در ستون فقراته، اما در گیر افتادگی عصب، مشکل در مسیر خروجی عصب در اطراف شانه یا بازو رخ میدهد.
برای درد عصبی شانه و دست چه دارویی مؤثرتره؟
برای درد عصبی شانه و دست معمولاً از داروهای ضدالتهاب غیراستروئیدی (مثل ایبوپروفن یا ناپروکسن) برای کاهش التهاب اولیه استفاده میشود، اما داروهای خاصتر مانند گاباپنتین یا پرگابالین مؤثرترند، چون مستقیماً فعالیت غیرطبیعی عصب را کاهش میدهند. در صورت وجود اسپاسم عضلانی، پزشک ممکن است شلکننده عضلانی نیز تجویز کند. در مواردی که منشأ درد دیسک گردن باشد، پزشک ممکن است قرصهای مخصوص کاهش التهاب یا شلکننده عضله برای تسکین فشار روی عصب نیز تجویز کند.
چه زمانی باید تزریق یا فیزیوتراپی انجام بدم؟
تزریق یا فیزیوتراپی زمانی توصیه میشود که درد عصبی با درمانهای سادهتر برطرف نشود یا باعث بیحسی و ضعف در اندام شود. در این موارد، هدف از درمان کاهش التهاب و آزادسازی عصب تحت فشار است.
آیا ورزش یا ماساژ میتونه درد عصبی رو بدتر کنه؟
در برخی موارد بله؛ ورزش یا ماساژ نامناسب میتونه درد عصبی رو تشدید کند. وقتی عصب درگیر ملتهب یا فشرده است، حرکات شدید، کششهای ناگهانی یا فشار مستقیم (مثل ماساژ عمقی) ممکنه التهاب رو بدتر کنند و درد تیرکشنده بیشتری ایجاد کنند. با این حال، ورزشهای کنترلشده و ملایم مثل کشش گردن، حرکات اصلاحی یا تمرینات فیزیوتراپی زیر نظر متخصص معمولاً به بهبود جریان خون و کاهش فشار عصبی کمک میکنند. بنابراین انتخاب نوع ورزش یا ماساژ باید دقیقاً بر اساس علت درد و نظر پزشک فیزیوتراپیست انجام شود.
چند وقت طول میکشه تا درد عصبی با درمان برطرف بشه؟
مدت زمان بهبودی درد عصبی بستگی زیادی به علت اصلی و میزان آسیب عصب دارد. اگر فشار یا التهاب خفیف باشد، با درمان دارویی و فیزیوتراپی ممکن است طی چند هفته تا دو ماه برطرف شود. اما در مواردی مثل دیسک گردن، دیابت یا نوروپاتیهای مزمن، روند بهبود ممکن است چند ماه طول بکشد و نیاز به پیگیری و مراقبت مداوم دارد.
آیا درد عصبی ممکنه برنگرده یا مزمن بشه؟
بله، درد عصبی میتونه مزمن بشه، بهویژه اگر علت اصلی مثل فشار روی عصب، دیابت یا التهاب درمان نشه. در حالت مزمن، عصب آسیبدیده حساستر میمونه و حتی بعد از رفع عامل اولیه، سیگنال درد بهصورت مداوم ارسال میشه. درمان زودهنگام، کنترل قند خون و اصلاح وضعیت بدن میتونه احتمال عود یا مزمنشدن درد رو بهطور قابلتوجهی کاهش بده.